В останній рік перед повномасштабним вторгненням майже всі українські домогосподарства оплачували медичні послуги із медіаною витрат у розмірі 111 доларів на рік. Залежно від визначення, від 2,2% до 12,6% домогосподарств зазнали катастрофічних витрат на охорону здоров’я.
Хоча деякі отримані результати узгоджуються з попередніми дослідженнями (наприклад, візити до приватних постачальників медпослуг збільшують імовірність катастрофічних витрат), незначущість багатьох соціально-економічних факторів дивує. Однак ситуація, ймовірно, погіршилася після повномасштабної російської агресії, коли неформальні платежі залишаються високими, особливо у постраждалих від війни регіонах. Тож фокус на вивченні катастрофічних витрат на охорону здоров’я має залишатися пріоритетом у майбутній відбудові України.
Скільки українці витрачали на здоров’я у 2021 році?
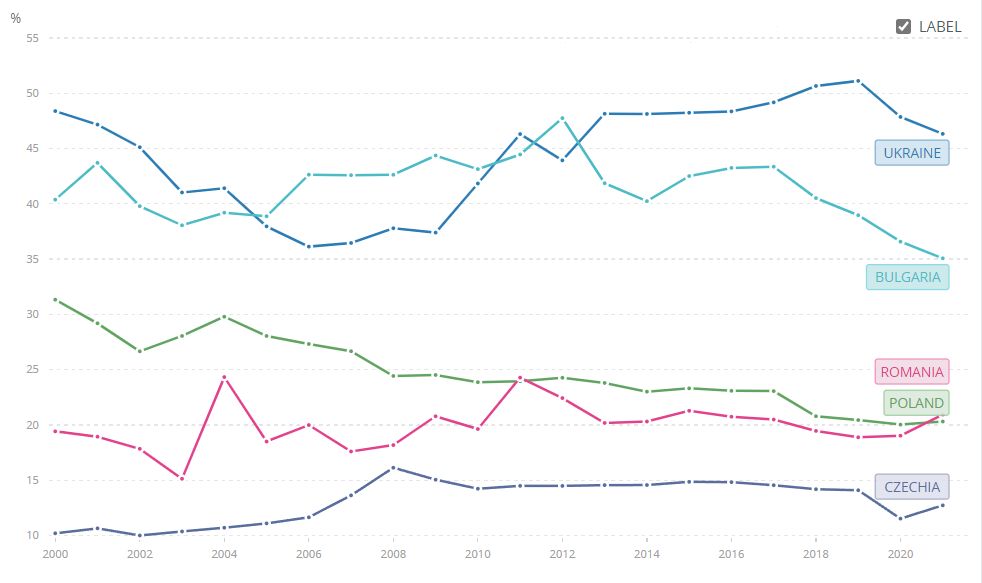
Незважаючи на низку успішних реформ у сфері охорони здоров’я, впроваджених після 2017 року, до початку повномасштабної війни українці все ще оплачували майже половину всіх медвитрат із власної кишені. Як показано на Рисунку 1, частка власних витрат на охорону здоров’я у 2021 році в Україні становила 46,3%. Для порівняння, у Болгарії, Чехії, Польщі та Румунії цей показник був від 12,7 до 35,7%.
Рисунок 1. Витрати з власної кишені (% поточних витрат на охорону здоров’я)
Джерело: Світовий банк
Ще більш проблемною є ситуація з катастрофічними витратами на охорону здоров’я з власної кишені, які перевищують частку загальних або непродовольчих витрат домогосподарства й змушують сім’ї жертвувати іншими основними потребами, продавати майно, накопичувати борги або ж опинятися за межею бідності (Eze et al., 2022). Витрати на охорону здоров’я зазвичай вважаються катастрофічними, якщо вони перевищують 10% від загальних витрат домогосподарства або 40% від витрат на непродовольчі товари, причому для обох визначень також використовується поріг у 25% (Aregbeshola і Khan, 2018).
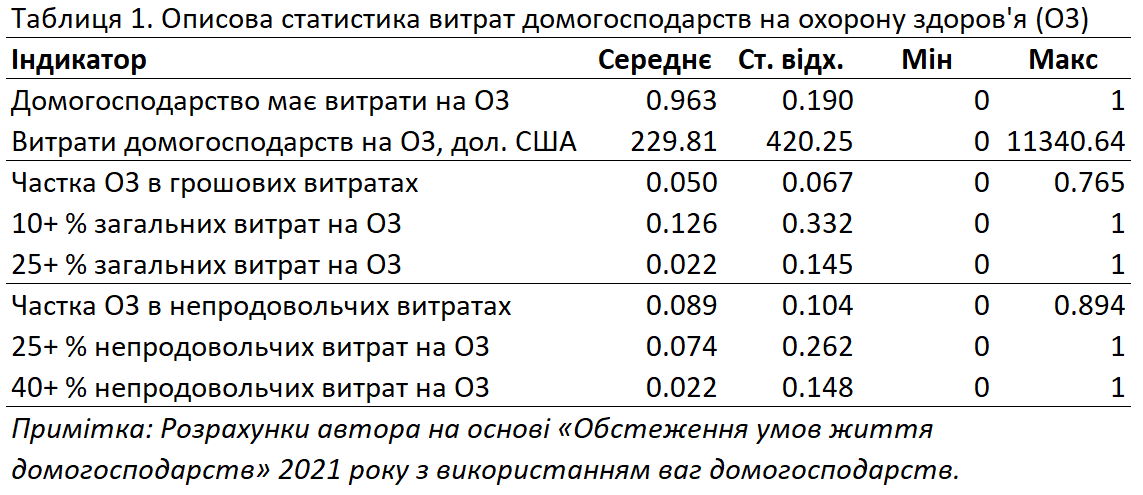
У Таблиці 1 наведено описову статистику для різних показників медичних витрат, як-от витрати домогосподарств на охорону здоров’я в доларах США та частка витрат на здоров’я у загальних грошових та непродовольчих витратах. Крім того, представлено кілька показників катастрофічних витрат на охорону здоров’я. Наприклад, показник «10+% загальних витрат на охорону здоров’я» набуває значення 1, якщо домогосподарство витрачає на підтримку здоров’я понад 10% сімейних коштів, і 0 в іншому разі.
Згідно з даними «Обстеження умов життя домогосподарств» Держстату за 2021 рік, 96,3% домогосподарств повідомили про наявність витрат на охорону здоров’я, що свідчить про майже універсальний характер таких витрат. Середні річні витрати домогосподарства на охорону здоров’я становлять 230 доларів США, хоча й спостерігається значна варіація: стандартне відхилення становить 420 доларів, а витрати лежать у діапазоні від 0 до 11 340 доларів.
Середня частка витрат на охорону здоров’я у загальних витратах домогосподарств є досить низькою й становить лише 5%, проте максимальна частка сягала 76,5%, що свідчить про випадки зубожіння через медичні витрати в окремих домогосподарствах. Примітно, що 12,6% домогосподарств виділяють 10% або більше від загальних витрат на здоров’я, але лише 2,2% витрачають на це 25% від сімейного бюджету або більше. Відносно непродовольчих витрат середня частка витрат на охорону здоров’я становить 8,9%, тоді як максимальна – майже весь сімейний бюджет, сягаючи 89,4%. 7,4% домогосподарств витрачають на охорону здоров’я понад 25% свого непродовольчого бюджету, а 2,2% виділяють щонайменше 40% своїх непродовольчих витрат на ці потреби. Наведені цифри відображають значну варіацію тягаря витрат на охорону здоров’я серед українських домогосподарств.
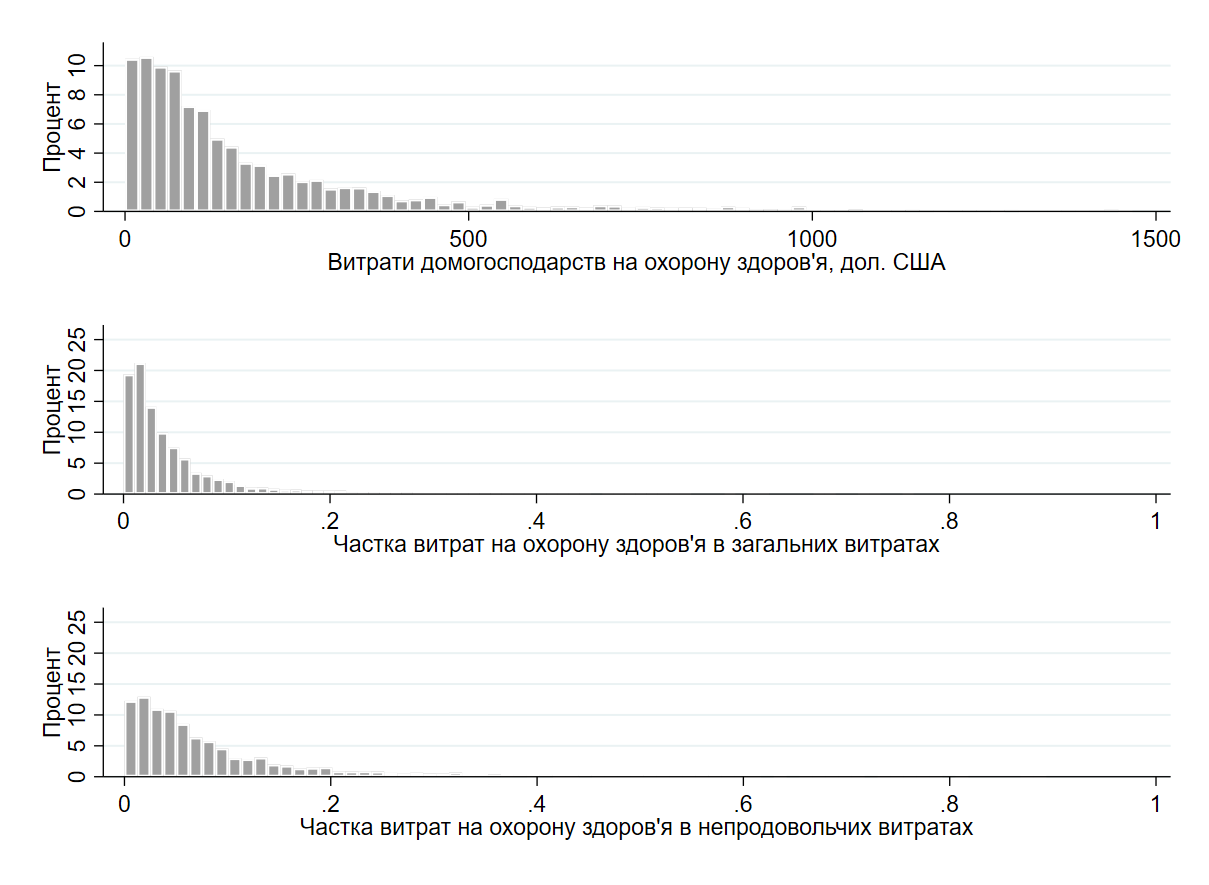
На Рисунку 2 показано розподіл витрат домогосподарств на охорону здоров’я в Україні у 2021 році. Тоді як більшість домогосподарств витрачають на охорону здоров’я помірні суми (менше 500 доларів на рік), а розподіл витрат концентрується біля мінімальних значень, деякі домогосподарства все ще несуть набагато вищі витрати – 1500 доларів і більше.
Рисунок 2. Гістограми витрат домогосподарств на охорону здоров’я
Примітка: Розрахунки автора на основі даних «Обстеження умов життя домогосподарств» за 2021 рік з використанням ваг домогосподарств. Витрати на охорону здоров’я домогосподарств, що перевищують три стандартні відхилення від середнього значення (1490,56 дол. США), не відображаються на верхньому графіку як «викиди».
Аналогічно частка витрат на охорону здоров’я як у загальних витратах, так і у витратах на непродовольчі товари, загалом невелика для більшості домогосподарств, причому розподіли спадають майже до нуля приблизно на рівні 10-15% домогосподарств. Однак деякі домогосподарства виділяють значну частину свого бюджету на охорону здоров’я, причому максимальна частка сягає майже 90% непродовольчих витрат. Хоча витрати на медицину зазвичай становлять незначну частину сімейних бюджетів, деякі домогосподарства стикаються з суттєвими фінансовими труднощами, пов’язаними з охороною здоров’я. Нижче більш докладно досліджуються домогосподарства, які потенційно можуть зіткнутися з катастрофічними витратами на оплату медичних послуг.
Фактори, пов’язані з витратами на охорону здоров’я в Україні
У цій статті використано дані “Обстеження умов життя домогосподарств” за 2021 рік, зібрані Державною службою статистики України (Держстатом). Дані про витрати на охорону здоров’я доступні лише на рівні домогосподарств. Отже, одиницею аналізу є домогосподарство, тоді як індивідуальні характеристики агрегуються на рівні домогосподарства та включаються в моделі.
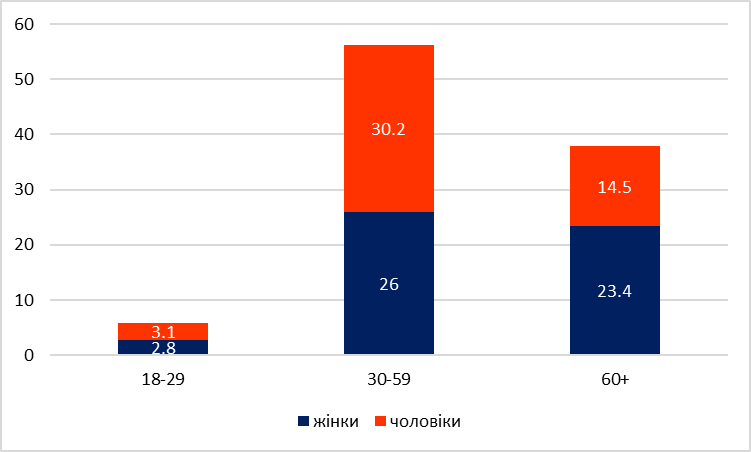
В опитуванні представлено багато соціально-демографічних та соціально-економічних характеристик домогосподарств, які описані далі. Зокрема, на чолі 2,8% домогосподарств стоять жінки віком 18-29 років (базова категорія). Приблизно 26,0% домогосподарств очолюють жінки 30-59 років, близько 23,4% — жінки від 60 років, лише близько 3,1% — чоловіки віком 18-29 років, приблизно 30,2% — чоловіки 30-59 років та близько 14,5% — чоловіки від 60 років (тут і далі використовуються ваги домогосподарств від Держстату).
Рисунок 3. Розподіл домогосподарств за статтю/віком його голови
Середній розмір домогосподарства становить 2,54 особи, причому 43,9% домогосподарств мають дітей віком до 18 років, а значна частка (62,3%) – осіб віком понад 60 років. Варто зазначити, що 60,8% домогосподарств мають принаймні одного члена з вищою освітою, тоді як лише 11,3% мають членів з базовою освітою (середня освіта є базовою категорією). Дані також показують, що 60,0% домогосподарств мають принаймні одного пенсіонера (що потенційно відображає інший вимір домогосподарства порівняно з віком). Однак лише 4,5% мають підприємця, що дає уявлення про зайнятість та пенсійний статус у домогосподарствах України.
Близько 39,7% домогосподарств проживають у містах із населенням понад 100 тисяч осіб, а 28,0% у менших містах із населенням до 100 тисяч осіб, що свідчить про переважно урбанізоване населення (базовою категорією є сільська місцевість). Лише 4,1% домогосподарств перебувають нижче офіційного рівня мінімального прожиткового мінімуму, що свідчить про відносно низький рівень крайньої бідності до початку повномасштабної війни. Середньостатистичне домогосподарство має 2,35 кімнати, що свідчить про скромні, але не тісні житлові умови. Однак існують значні проблеми з інфраструктурою: 14,2% домогосподарств не мають водопостачання, 14,6% — внутрішніх туалетів, а значні 47,9% не мають проточної гарячої води (але, можливо, мають бойлер або подібне обладнання), що підкреслює необхідність покращення базових зручностей.
Позитивний момент полягає в тому, що 39,3% домогосподарств мають доступ до земельної ділянки, а 29,9% утримують худобу, що свідчить про значну присутність дрібного сільського господарства, яке може сприяти самозабезпеченню домогосподарств, особливо в невеликих містах та сільській місцевості.
Набір даних також містить узагальнені статистичні дані щодо кількості членів домогосподарств, які отримують певні типи медичних послуг. Найбільш відвідуваними є сімейні лікарі: в середньому 1,79 члена домогосподарства відвідують сімейного лікаря на рік. (Цей показник розраховується так: якщо в домогосподарстві з 4 осіб троє відвідували лікаря протягом останніх 12 місяців, а хтось один не відвідував, то значення показника для цього домогосподарства буде 3. Нецілі показники отримані за рахунок усереднення за домогосподарствами). Поліклініки є другим за відвідуваністю типом медичних закладів. У середньому за рік їх відвідує 0,82 особи з домогосподарства. У царині стоматологічної допомоги дещо більше членів домогосподарств відвідують приватних стоматологів (0,20), аніж державних (0,19). Відвідування приватних лікарів (за винятком стоматологів) є менш поширеним і становлять 0,12 на одне домогосподарство. Невідкладною медичною допомогою користуються нечасто: до неї в середньому звертається лише 0,05 члена на одне домогосподарство. Найрідше відвідують провайдерів нетрадиційних або гомеопатичних медпослуг, із дуже низьким середнім показником 0,004 відвідувань на одне домогосподарство на рік. Наведена статистика вказує на систему охорони здоров’я, в якій первинна медична допомога, зокрема сімейні лікарі та поліклініки, відіграє центральну роль, із помітною присутністю приватних постачальників у певних сферах, як-от стоматологічна допомога.
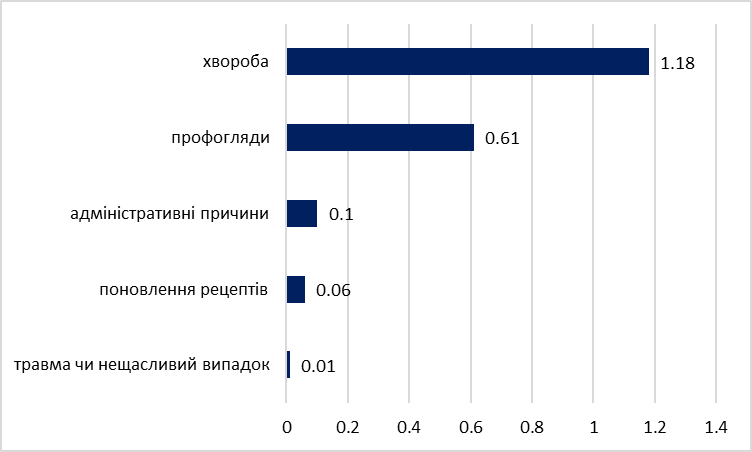
У даних також є інформація про причини останнього звернення за медичною допомогою на рівні домогосподарств, що певною мірою може відображати типові патерни використання таких послуг (рисунок 4). Хвороба є безперечно найпоширенішою причиною звернення до постачальника медичних послуг (в середньому 1,18 члена на одне домогосподарство). Профілактичні огляди є другою за поширеністю причиною останнього візиту: в середньому такі огляди проходять 0,61 члена домогосподарства. Інші випадки зустрічаються набагато рідше. Ці дані свідчать, що під час використання медичних послуг переважає лікування під час захворювань, а також є значний акцент на профілактиці.
Рисунок 4. Причини останнього звернення до постачальника медпослуг; середня кількість візитів членів домогосподарств за рік
Фактори катастрофічних витрат на охорону здоров’я
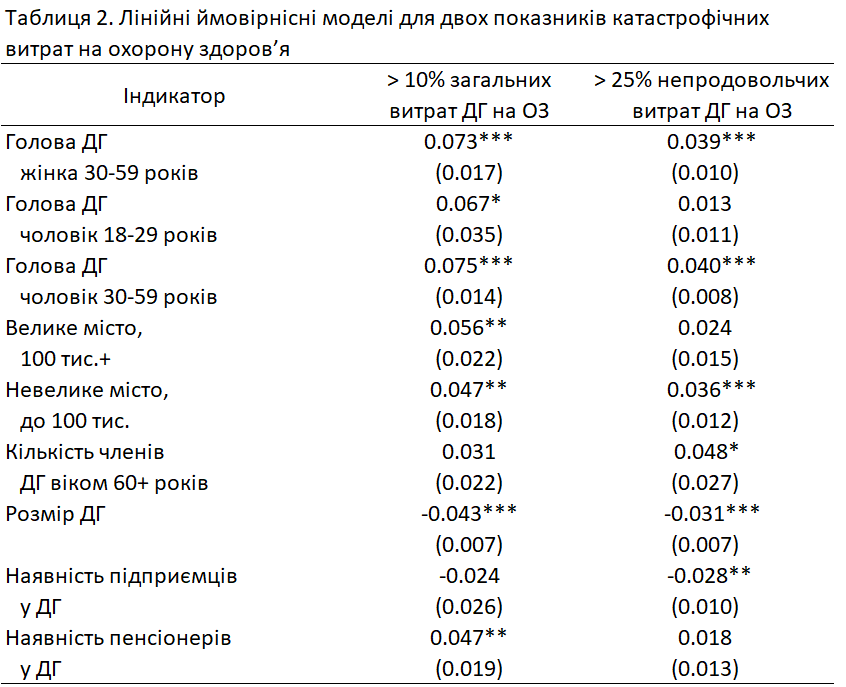
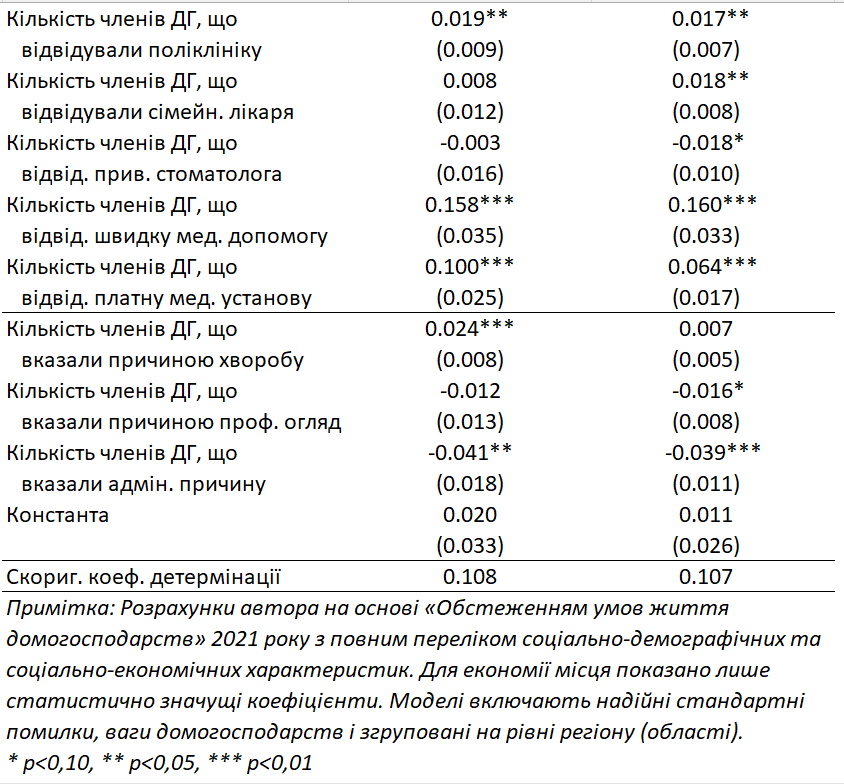
Ми розглядаємо два показники катастрофічних витрат на охорону здоров’я — 10 або більше відсотків від загального сімейного бюджету та 25 або більше відсотків непродовольчих витрат — оскільки інші два показники охоплюють дуже мало домогосподарств (лише 2,2 відсотка). У моделях використовуються стійкі стандартні помилки з вагами домогосподарств та кластеризацією на рівні регіону (області). Моделі, що розглядаються далі, необов’язково мають причинно-наслідкову інтерпретацію, однак сприяють кращому розумінню чинників, пов’язаних із катастрофічними витратами на охорону здоров’я в Україні на рівні домогосподарства. Вказані лише коефіцієнти, значущі на рівні 1% в обох моделях, якщо не зазначено інше.
Домогосподарства, очолювані жінками віком від 30 до 59 років, на 7,3 в.п. частіше перевищують 10% загальних витрат та на 3,9 в.п. частіше перевищують 25% непродовольчих витрат на охорону здоров’я. У домогосподарствах, де голова – чоловік віком 30-59 років, за відповідними показниками спостерігається вища ймовірність на 7,5 в.п. та 4,0 в.п. Ці відмінності можна пояснити тим, що базовою категорією є домогосподарства, очолювані жінками віком 18-29 років, які можуть мати досить низькі витрати на медичні послуги через порівняно хороший стан здоров’я. Натомість більші розміри домогосподарств асоціюються з меншою ймовірністю катастрофічних витрат. Тут коефіцієнти відповідно становлять -4,3% та -3,1% пункти для витрат на охорону здоров’я, що перевищують 10% загального сімейного бюджету та 25% непродовольчих витрат.
Для домогосподарств із невеликих міст (менше 100 тисяч мешканців) спостерігається на 4,7 в.п. вища ймовірність того, що витрати на охорону здоров’я перевищать 10% загальних витрат (значущість на рівні 5%), та на 3,6 в.п. вища ймовірність, що їхні медичні витрати перевищать 25% витрат на непродовольчі товари порівняно із селами. Респондентам у великих містах притаманний підвищений ризик (на 5,6 в.п.; значущість на рівні 5%) витратити понад 10% сімейного бюджету на охорону здоров’я порівняно з респондентами в сільській місцевості. Одним із можливих пояснень є те, що вартість лікування в містах вища, що призводить до більшої ймовірності катастрофічних витрат. Також можливо, що в містах люди мають доступ до дорожчих, спеціалізованих, медичних послуг, які недоступні в селах.
Відвідування поліклініки кожним додатковим членом домогосподарства асоціюється з більшою на 1,9 в.п. імовірністю перевищити 10% загальних витрат та на 1,7 в.п. перевищити 25% витрат на непродовольчі товари. Виклик невідкладної допомоги значно підвищує ці ймовірності – на 15,8 в.п. та 16,0 в.п. відповідно (хоча такі випадки в масиві даних дуже рідкісні, вочевидь, вони означають серйозні проблеми зі здоров’ям). Крім того, відвідування приватного лікаря підвищує ймовірність перевищення зазначених порогів відповідно на 10,0 в.п. та 6,4 в.п.
Домогосподарства мають на 2,4 в.п. вищу ймовірність витратити понад 10% свого загального бюджету на охорону здоров’я для кожного додаткового члена, який відвідав медичний заклад через хворобу, порівняно з тими, чий останній візит відбувся з інших причин. Натомість адміністративні причини останнього візиту суттєво знижують ймовірність катастрофічних витрат на охорону здоров’я, зменшуючи її на 4,1 в.п. для порогу 10% від загальних витрат та на 3,9 в.п. для порогу 25% від непродовольчих витрат.
Інші фактори не мають значущого впливу на ймовірність катастрофічних витрат. Дещо дивно, що економічні чинники (як-от доходи нижче прожиткового мінімуму або відсутність зручностей) не асоціюються з підвищеними ризиками катастрофічних витрат на охорону здоров’я.
Висновки
Підвищення ролі первинної медико-санітарної допомоги (ПМСД) як підґрунтя універсального охоплення послугами охорони здоров’я (УОПОЗ) є однією з найбільш перспективних стратегій зменшення тягаря катастрофічних витрат на охорону здоров’я у світі. ВООЗ показала на прикладі 133 країн, що найбідніші домогосподарства (особливо ті, де є літні чи залежні дорослі члени) несуть найвищий фінансовий тягар, що ще більше виправдовує необхідність запровадження УОПОЗ для охоплення людей усіх вікових категорій (World Health Organization 2022). Крім того, програми охорони здоров’я на рівні громад та просвітницькі програми, які є важливою частиною первинної медико-санітарної допомоги, надають людям знання та ресурси, необхідні для зменшення тягаря хронічних захворювань (World Health Organization, 2019). Системи охорони здоров’я мають зосереджуватися на економічно ефективній первинній допомозі, яка може зменшити надання непотрібних та шкідливих процедур, а також запобігти невиправданій госпіталізації (Kruk et al., 2018). Незаможні домогосподарства також можна захистити від катастрофічних витрат на охорону здоров’я за рахунок зменшення залежності системи охорони здоров’я від платежів із власної кишені та забезпечення більшого захисту від фінансових ризиків (Xu et al., 2003).
У контексті України в останній рік перед повномасштабним вторгненням майже всі домогосподарства мали додатні витрати на охорону здоров’я, а середні витрати становили 230 доларів на домогосподарство на рік. Залежно від визначення, катастрофічних витрат на охорону здоров’я зазнали від 2,2% до 12,6% домогосподарств.
Хоча деякі з отриманих результатів узгоджуються з попередніми дослідженнями (наприклад, відвідування приватного лікаря підвищує ймовірність катастрофічних витрат), неважливість багатьох соціально-економічних факторів дещо дивує (Aregbeshola і Khan, 2018).
Однак, ситуація могла погіршитися після початку повномасштабної російської агресії в 2022 році. Наприклад, поширеність неформальних платежів (які можуть стати катастрофічними для певних захворювань) залишалася високою, особливо в постраждалих від війни регіонах (Terentii, K. 2024). Відтак питання катастрофічних витрат має залишатися пріоритетом (коли більше даних стануть доступними) у майбутній відбудові України.
Список літератури
- Aregbeshola, B.S. and Khan, S.M., 2018. Determinants of catastrophic health expenditure in Nigeria. The European Journal of Health Economics, 19, pp.521-532.
- Eze, P., Lawani, L.O., Agu, U.J. and Acharya, Y., 2022. Catastrophic health expenditure in sub-Saharan Africa: systematic review and meta-analysis. Bulletin of the World Health Organization, 100(5), p.337.
- Kruk, M. E., Gage, A. D., Arsenault, C., Jordan, K., Leslie, H. H., Roder-DeWan, S., … & Pate, M. (2018). High-quality health systems in the Sustainable Development Goals era: time for a revolution. The Lancet Global Health, 6(11), e1196-e1252.
- Terentii, K. 2024. Informal payments for health care services in Ukraine: the impact of war. Vox Ukraine.
- World Health Organization. 2019. Primary health care: Closing the gap between public health and primary care through integration. World Health Organization.
- World Health Organization. 2022. Valuing health for all: Rethinking and building a whole-of-society approach. The WHO Council on the Economics of Health for All – Council Brief #3.
- Xu, K., Evans, D. B., Kawabata, K., Zeramdini, R., Klavus, J., & Murray, C. J. (2003). Household catastrophic health expenditure: a multicountry analysis. The lancet, 362(9378), 111-117.
Застереження. Це дослідження профінансовано за рахунок нерезидентської стипендії U4U UC Berkeley Economics/Haas, яка не має відношення до розробки дослідження, збору, аналізу чи інтерпретації даних або написання цього звіту.
Автор не є співробітником, не консультує, не володіє акціями та не отримує фінансування від жодної компанії чи організації, яка би мала користь від цієї статті, а також жодним чином з ними не пов’язаний.
Фото: depositphotos.com/ua/
Застереження
Автор не є співробітником, не консультує, не володіє акціями та не отримує фінансування від жодної компанії чи організації, яка б мала користь від цієї статті, а також жодним чином з ними не пов’язаний